El tórax lo conforman dos cavidades llamadas hemitórax, que albergan a los pulmones, derecho e izquierdo y la zona que se encuentra entre el pulmón y la pared costal en cada lado del tórax, se denomina espacio pleural.
Este espacio está ocupado en condiciones naturales, por una cantidad mínima de líquido que permite al pulmón inflarse y desinflarse sin dificultad.
El cuerpo tiene el control entre la producción del líquido a partir de los capilares (pequeños vasos sanguíneos) y la reabsorción a través del sistema linfático, mediado por un complejo equilibrio de presiones que se juegan dentro del tórax, al exceder la capacidad de drenaje linfático en la pleura, se produce el derrame pleural y estos a su vez se dividen en tres grupos o estadíos, dependiendo de su patogénesis.
Derrame paraneumónico no complicado, el cual ocurre cuando el líquido del intersticio pulmonar durante una neumonía, excede la capacidad de absorción del espacio pleural. Se le conoce como exudado y generalmente es estéril.
Derrame pleural complicado, es aquel que ocurre cuando hay invasión bacteriana persistente en el espacio pleural. Típicamente se observa incremento del número de neutrófilos, desarrollo de acidosis con consumo de glucosa e incremento de la LDH por lisis de neutrófilos.
Empiema torácico, es el tercer estadío y se caracteriza por la presencia de organismos bacterianos, vistos en un examen de Gram o la aspiración de pus.
El Empiema pleural
Se define como la existencia de material purulento (pus), en el espacio pleural o la presencia de líquido, conocido como derrame pleural, con contenido de bacterias y otros gérmenes dentro de ese espacio.
La incidencia de empiema en pacientes hospitalizados, puede alcanzar hasta el 40% cuando la indicación de ingreso es derrame pleural paraneumónico (secundario a una neumonía) y el 9% en pacientes ambulatorios.
La American Thoracic Society (ATS) propuso en 1962, estadificar los empiemas en tres estadios evolutivos:
- fase exudativa
- fase fibrinopurulenta
- fase de organización fibrosa.
Fase exudativa o aguda: presenta un líquido claro, estéril, con las características del derrame no complicado antes descrito. Generalmente esta fase dura una semana.
Fase fibrinopurulenta: la evolución de este derrame, inicia con un líquido turbio con características que muestran un espectro desde un derrame complicado, hasta un empiema franco. El Ph <7.2, Glucosa <40, LDH >1000 y Leucocitos >1000 son los hallazgos más frecuentes, aparecen detritus formación de fibrina y la tendencia a formar lóculos. En general se desarrolla después de la primera semana del proceso infeccioso.
Fase de organización: muestra una actividad fibroblástica en las pleuras, con tabiques, formación de una coraza pleural con restricción pulmonar. El líquido espeso con abundante fibrina. Es un proceso que demora entre 3 a 4 semanas en definirse.
Es muy importante reconocer estas fases, porque de ello depende el tratamiento instituido y el pronóstico del paciente. Debemos tratar que el empiema no progrese a la fase de organización y mucho menos, consultar después de dos o tres meses con el cirujano de tórax, ya que el resultado del tratamiento quirúrgico conocido como Decorticación Pleural se verá comprometido con recuperación parcial del pulmón afectado.
Los factores de riesgo en que influyen en el padecimiento y la gravedad de la enfermedad en su evolución son:
- La edad, sobre todo en los extremos de la vida, o muy jóvenes o tercera edad.
- Padecer de Diabetes, sobre todo cuando el paciente no tiene buen control de su enfermedad.
- Aquellos que sufren de un grado de inmunosupresión, sea que padezcan de un cáncer en algún órgano de su cuerpo o estén bajo tratamiento.
- Pacientes que han caído en el alcoholismo grave.
Alteraciones que tienen que ver con la deglución, tal como los trastornos de reflujo gastroesofágico, cuyo contenido gástrico puede llegar hasta la garganta y escurrirse hacia los bronquios con la consecuencia de infección e irritación del o los segmentos pulmonares involucrados.

¿Cuáles son los gérmenes que pueden estar implicados?
La repuesta conlleva un sinnúmero de bacterias y virus responsables como en:
Neumonía Adquirida en la Comunidad
Gram Positivo: Aerobios (Streptococos Neumonia, Staphylococus Aereus.
Gram Negativo: Klepsiella Neumoniae.
Anaeróbios del tracto aerodigestivo (Peptococcus, Peptoestreptococcus, Bacteroides, Fusobacterium).
Neumonía Intrahospitalaria
Staphylococcus Aureus, Bacilos gran (-), Pseudomona Aeruginosa).
Agentes Virales
Influenza, Parainfluenza, Virus Sincitial Respiratorio, Adenovirus.
¿Cómo se reconoce?
- Se va a reconocer por la combinación de signos y síntomas que en conjunto nos orientarán al diagnóstico, entre los signos que se detallan, están:
- Tos, en ocasiones puede ser seca o productiva con flema blanca o cremosa.
- Dificultad para respirar que puede ser tan leve, casi imperceptible o severa que dificulte movilizarse o hacer esfuerzos mínimos.
- Fiebre, que puede superar los 38.5°c.
- Dolor torácico o de pecho.

En general la sintomatología puede estar dada por dos o tres de estos síntomas y de acuerdo al tiempo de evolución, los síntomas se pueden hacer más evidentes, alcanzando en ocasiones niveles de gravedad, que requieren intervención urgente para salvar el pulmón o al paciente.
El examen físico, puede identificar el derrame por medio del examen del tórax, en el cual se caracterizará por la matidez en la percusión del tórax, disminución de la trasmisión del sonido de la voz a través de la pared costal y en la disminución de la trasmisión de los ruidos respiratorios, al escucharlos con el estetoscopio.
¿Cómo se hace el diagnóstico?
El diagnóstico va a estar soportado en tres grandes pilares:
1) Clínica, 2) Imágenes, 3) Laboratorio.
Lo primero es sospecharlo. Si tenemos un paciente con cuadro de neumonía acompañado de tos con o sin expectoración, fiebre y dolor de pecho que no ha mejorado con antibióticos.
Estudios de imagen. Para ello contamos con la radiografía de tórax (Rx), en la cual se puede observar derrame pleural y en la posición de decúbito se puede evidenciar tanto la magnitud del derrame, como el engrosamiento de la pleura.
El Ultrasonido (US), permite la identificación de las loculaciones y facilitar la diferenciación de derrames loculados de masas pulmonares. La tomografía de tórax (TAC), es el estudio de imagen por excelencia porque se evalúa la presencia de líquido, la densidad del mismo, la presencia de loculaciones y el engrosamiento tanto de la pleura parietal como visceral, así como la integridad del pulmón.
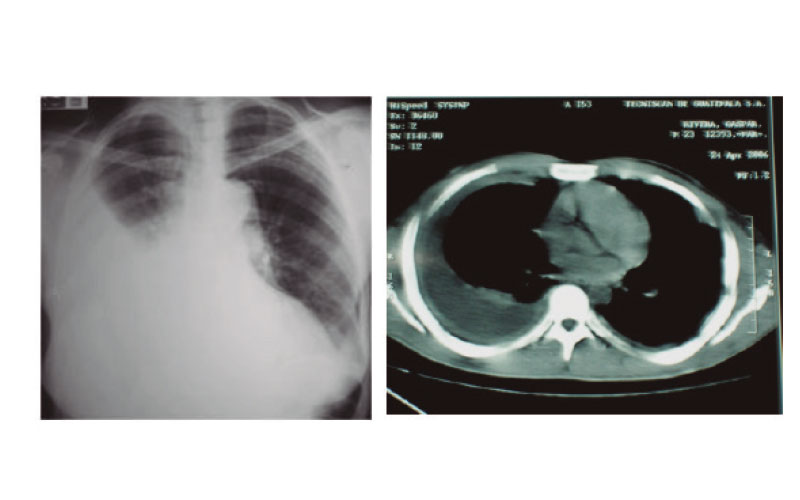
El líquido, puede ser obtenido a través de una punción transtorácica a ciegas o guiada por ultrasonido conocida como Toracentesis, y su análisis implica estudios químicos como valoración del Ph del líquido, la glucosa, la deshidrogenasa láctica LDH, proteínas. Los estudios bacteriológicos, identificarán los organismos de las especies aeróbicas y anaeróbicas siendo éstas últimas más difíciles de aislar.
No se debe descuidar los estudios obtenidos por las muestras de sangre, como el recuento de leucocitos en sangre periférica, valoración de proteínas y LDH séricas y los marcadores como la proteína C reactiva, procalcitonina y Strem-1.
¿Cómo se trata?
Se han planteado múltiples alternativas terapéuticas para el manejo del empiema; todas coinciden en el uso de antibióticos empíricos con cobertura de amplio espectro, agregando alguna técnica que logre el drenaje de la cavidad.
En algunos derrames paraneumónicos y en todos los empiemas, será necesario un procedimiento de drenaje; por lo tanto, el objetivo del tratamiento de un empiema es:
- Erradicar la infección pleural con antibióticos adecuados por 4 a 6 semanas.
- Drenaje completo de la cavidad.
- Lograr una adecuada reexpansión pulmonar sin dejar espacio pleural residual.
El tubo de drenaje pleural, conocido como tubo de tórax, conectado a un sistema de sello de agua, es el primer abordaje quirúrgico y el más usado para el derrame, colocado bajo anestesia local, su efectividad depende del estado en el que se encuentre el derrame y técnicamente la posición en que se deje dentro de la cavidad.
En fase exudativa, puede ser efectivo hasta en un 83%, cuando es en fase fibrino purulenta disminuye al 20-27%. Su permanencia está sujeta a un drenaje menor de 50-100 ml/día, que no exista fístula broncopleural y la cavidad empiematosa se haya cerrado.
El manejo conjunto con fibrinolíticos, puede mejorar su rendimiento en algunos casos no avanzados; sin embargo, su uso es controversial por su alto costo, reacciones anafilácticas y en revisión por Cochrane, su uso no demostró reducción de la mortalidad.
Cuando se indica, debe ser tempranamente en derrames complicados complejos, es decir, aquellos que ha formado loculaciones.

Imagen 1. Tubos de drenaje intercostal
Imagen 2: Sistema de sello de agua
La Videotoracoscopía
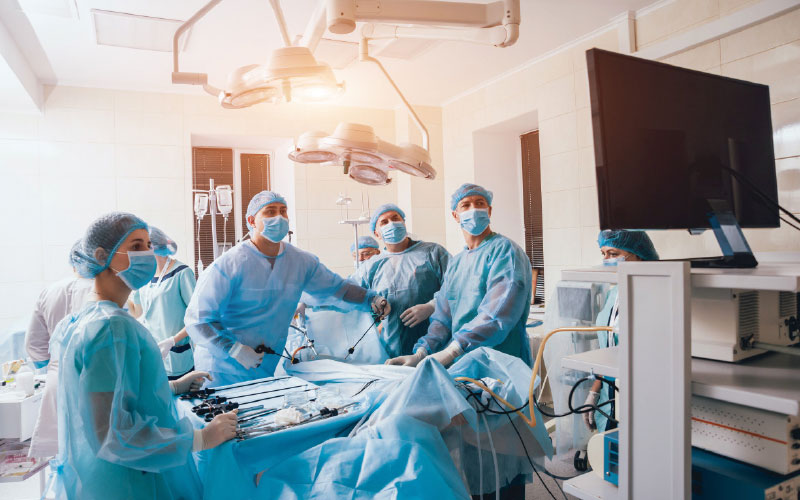
Indicada en la evacuación de empiemas en fase exudativa, fibrinopurulenta y etapas tempranas de la organizativa, bajo anestesia general permite, bajo visión directa evacuar completamente el fluido pleural, los flóculos de fibrina, debridar tabiques, resecar la pleura que recubre el pulmón, verificar la correcta reexpansión pulmonar y posicionar adecuadamente el o los drenajes.
El trauma quirúrgico es mínimo, pero requiere del equipamiento e infraestructura adecuados, no siempre fácilmente disponibles en nuestra realidad laboral.
La toracoscopia precoz, disminuye en número de días de estancia media en el hospital y desaparición de la fiebre desde el inicio de la enfermedad.
La toracotomía
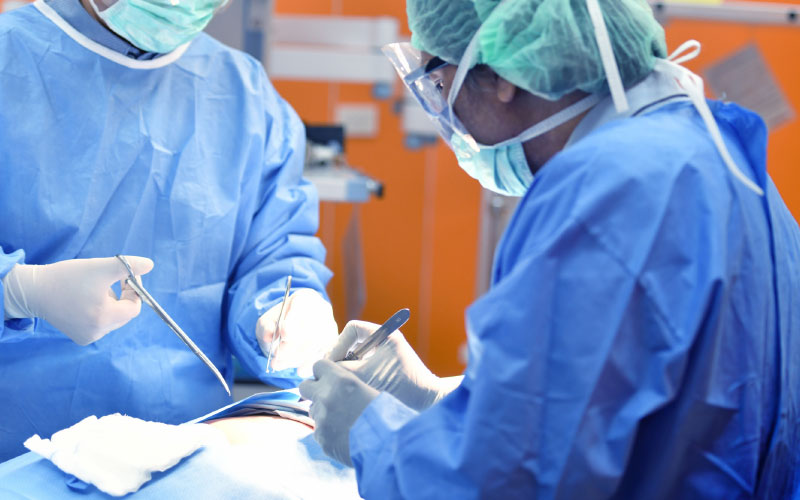
(cirugía torácica abierta). Permite en la mayoría de los casos, independientemente de la etapa del empiema, el correcto tratamiento del mismo: evacuación y desbridamiento, reexpansión, control de aerostasis y hemostasis y eventualmente procedimientos más complejos. Requiere anestesia general y por ende valoración del riesgo.
En empiemas agudos y subagudos en general, puede hacerse con incisiones limitadas y preservando músculos. Brinda un tratamiento completo y definitivo, posibilita procedimientos asociados sobre el pulmón (abscesos, fistulas) y acorta tanto el tiempo quirúrgico, como el de hospitalización.
En caso de fístula broncopleural o pioneumotórax, requiere ineludiblemente drenaje pleural previo, a fin de minimizar el riesgo de aspiración del empiema a vía aérea.
Decorticación pulmonar
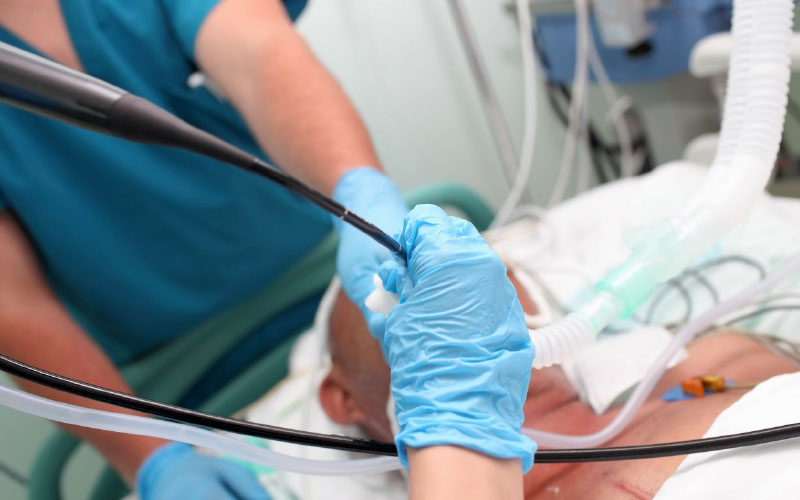
Consiste en la resección de la pleura engrosada, fibrosada que a modo de corteza atrapa el pulmón. Se indica en empiemas crónicos. Suele ser técnicamente laboriosa.
Se debe lograr una correcta reexpansión pulmonar, para lo cual es menester respetar al máximo la integridad de la superficie pulmonar, a fin de no tener fugas aéreas postoperatorias.
Toracotomía abierta
Ventana torácica o procedimiento de Eloesser, pone en comunicación la cavidad pleural con el exterior, a través de una solución de continuidad creada por el cirujano torácico en las paredes del tórax.
Está formalmente indicada en el empiema postneumonectomía, en algunos casos de empiema tuberculoso, en espacios pleurales residuales crónicamente supurados con pulmón encarcelado no reexpansible mediante decorticación.

Puede realizarse con anestesia local o general; en caso de haber pulmón subyacente es mandatorio que el mismo esté lo suficientemente adherido a la pleura, fuera del de la ventana, para evitar su colapso.
Una vez curado el empiema, su cierre puede ser espontáneo (sobre todo cuando hay pulmón subyacente), o quirúrgico (con o sin procedimientos de relleno).
Toracoplastia
Es una cirugía mutilante porque implica la resección de arcos costales con deformidad de la pared costal. En un segundo tiempo quirúrgico, se puede hacer rotación de colgajos musculares y transposición de epiplón. Son procedimientos complejos, que se indican en casos muy seleccionados de cavidades pleurales residuales. Persiguen eliminar el espacio pleural residual, bajando la pared o bien rellenando la cavidad.
Recordemos que el proceso fisiopatológico que lleva a la formación de un empiema, corresponde en un inicio a un exudado simple, generalmente un derrame pleural paraneumónico, seguido por una etapa fibrinopurulenta con infección del líquido pleural por bacterias y formación de pus, para finalmente llegar a la organización y tabicación del derrame.
Que el retardo en su tratamiento conlleva una evolución tórpida, con pronóstico reservado mientras más tiempo se demore en ser atendido. La consulta con el cirujano de tórax debe ser lo más pronta posible para lograr mejores resultados funcionales y estéticos, sin secuelas fisiopatológicas o mutilantes de la pared costal.
REFERENCIAS
1.Parapneumonic effusion and empyema in adults. Charlie Strange, MD, Steven A Sahn, MD, John G Bartlett, MD, Helen Hollingsworth, MD. Last literature review version 19.1: enero 2011 |This topic last updated: octubre 7, 2010.2.Empiema. Guillermo M. Carriquiry. https://www.sitiomedico.org/artnac/2001/02/09.htm3.Empiema torácico. Luis Jaime Téllez R. Revista Colombiana de Neumología, Neumología 13, No 3. 4.https://encolombia.com/medicina/revistas-medicas/neumologia/5.Empiema pleural. Tratamiento Toracoscópico. ML Díaz, JLAP Sánchez, AG Vázquez, IC Novillo. – Cirugía Pediátrica, 2006 – secipe.org. 6.Empiema Pleural: Etiología, tratamiento y complicaciones. Jorge Salguero A., Gonzalo Cardemil H., Juan Carlos Molina F., Hanns Lembach J, Jaime Fernández R. Rev. Chilena de Cirugía. Vol. 61 – N° 3, junio 2009; pág. 223-228